高血圧は「サイレントキラー」と呼ばれ、自覚症状がほとんどないまま、脳・心臓・腎臓・血管を静かにむしばんでいきます。 世界で12億8,000万人が高血圧を抱え、脳卒中の50%以上、心不全の約25%に関与しています。 The Lancet・NEJM・Nature Medicineなど近年の研究論文をもとに、脳神経外科専門医が「高血圧が脳と体に何をしているのか」と「今日からできる予防法」を解説します。
このブログの目次
監修:我妻敬一(脳神経外科専門医・脳卒中専門医)
大阪市天王寺区 あづま脳神経外科リハビリクリニック 院長 脳神経外科臨床経験25年以上
第0章 「サイレントキラー」の正体

皆さん、健康診断で「血圧が高めですね」と言われたことはありませんか? 「まあ、ちょっと高いくらいだし、特に症状もないし……」と、そのまま放置していませんか?
実は、その「症状がない」こと自体が、高血圧の最も恐ろしい特徴なのです。
世界で12億8,000万人——高血圧は地球規模の脅威
2021年にThe Lancetに発表されたNCD Risk Factor Collaboration(NCD-RisC)の大規模解析は、世界184カ国、1,201の研究、1億400万人のデータを統合した史上最大の高血圧の疫学研究です。
その結果、2019年時点で世界の高血圧患者(30〜79歳)は約12億8,000万人に達しており、1990年の約6億5,000万人からほぼ倍増していることが明らかになりました。
さらに衝撃的なのは、高血圧と診断されている人のうち、治療を受けているのは42%、そして血圧が適切にコントロールされているのはわずか21%だということです。 つまり、高血圧の方の約8割は、十分な治療ができていないのです。
高血圧が引き起こす「全身の被害」
高血圧は、単に「血圧の数字が高い」という問題ではありません。 高い圧力が長期間にわたって血管の壁にかかり続けることで、体中の臓器が少しずつダメージを受けていきます。
2016年にThe Lancetに発表されたEttehadらの系統的レビューとメタ解析は、61万3,815人を対象とした123の無作為化比較試験を統合した、血圧管理に関する最も包括的なエビデンスのひとつです。 この研究では、収縮期血圧を10mmHg下げるごとに、以下のリスクが有意に低下することが示されました。
| 疾患 | リスク低下率 | 意味 |
|---|---|---|
| 脳卒中 | 27%低下 | 脳梗塞・脳出血・くも膜下出血すべてを含む |
| 心不全 | 28%低下 | 高血圧性心疾患からの進行を予防 |
| 冠動脈疾患(心筋梗塞など) | 17%低下 | 動脈硬化の進行を抑制 |
| 総死亡 | 13%低下 | あらゆる原因による死亡を減らす |
たった10mmHg血圧を下げるだけで、脳卒中のリスクが27%、心不全のリスクが28%も下がるのです。 しかも、この効果はもともとの血圧が高い人にも、やや高めの人にも、同様に認められました。
高血圧は脳・心臓だけの問題ではありません
高血圧の影響は脳と心臓にとどまりません。
慢性腎臓病(CKD)においても、高血圧は最も重要な修正可能なリスク因子です。 高血圧が腎臓の細い血管を傷つけ、腎機能が低下すると、今度は腎臓が血圧をさらに上昇させるという悪循環が生まれます。 CKDステージ4〜5の患者さんの約50%が心血管疾患を合併しており、進行したCKD患者の死因の40〜50%が心血管疾患であることが報告されています。
そして、2024年のLancet委員会報告書は、中年期の高血圧が認知症の修正可能なリスク因子の一つであることを明確に示しました。 認知症についてはこの後の第4章で詳しく解説します。
つまり、高血圧は「沈黙の殺し屋(サイレントキラー)」として、脳卒中・心不全・冠動脈疾患・慢性腎臓病・認知症・・・私たちの体のあらゆる臓器を標的にしているのです。 しかも、本人には自覚症状がほとんどないまま、何年もかけて静かに進行していきます。
これから先の章では、高血圧が脳にどのような影響を与えるのか。 脳梗塞・くも膜下出血・脳内出血・認知症の4つの疾患について、最新のエビデンスをもとに詳しく解説していきます。
📖 根拠文献: NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in hypertension prevalence and progress in treatment and control from 1990 to 2019: a pooled analysis of 1201 population-representative studies with 104 million participants. The Lancet. 2021;398(10304):957–980.
📖 Ettehad D, Emdin CA, Kiran A, et al. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. The Lancet. 2016;387(10022):957–967.
📖 World Health Organization. Global report on hypertension: the race against a silent killer. WHO, 2023.
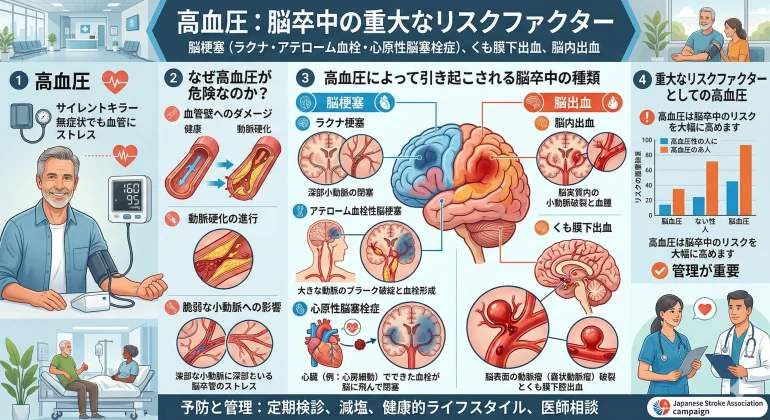
第1章 (ラクナ・アテローム・心原性)脳梗塞と高血圧
脳梗塞は、脳の血管が詰まって血流が途絶え、脳の組織が壊死してしまう病気です。 日本では年間約16万人が発症し、脳卒中の中で最も多いタイプです。
高血圧は、脳梗塞の最も強力なリスク因子であり、そのオッズ比は3.14と報告されています。 つまり、高血圧がある人は、ない人と比べて脳梗塞になるリスクが3倍以上高いのです。 しかも、すべての虚血性脳卒中(脳梗塞)の50%以上に高血圧が関与しています。
脳梗塞には大きく3つのタイプがあり、高血圧はそのすべてに深く関わっています。
① ラクナ梗塞 ⇨ 高血圧が「最大の原因」
ラクナ梗塞は、脳の深部を走る細い穿通枝動脈が詰まることで生じる、直径15mm以下の小さな脳梗塞です。 高血圧が長期間続くと、これらの細い動脈の壁が厚くなり硬くなる「細動脈硬化(リポヒアリノーシス)」と呼ばれる変化が起こります。 血管の内腔が狭くなり、ついには完全に詰まってしまう。 これがラクナ梗塞のメカニズムです。
ラクナ梗塞の発症リスクにおいて、高血圧は最も重要な因子です。 高血圧と糖尿病がラクナ梗塞のリスクを特に高めることが、複数の大規模研究で確認されています。 心臓からの血栓(塞栓)がラクナ梗塞を引き起こすことは稀であり、ラクナ梗塞はまさに「高血圧の病気」と言っても過言ではありません。
② アテローム血栓性脳梗塞 ⇨ 動脈硬化を進める高血圧
アテローム血栓性脳梗塞は、頚動脈や脳の主幹動脈にアテローム性動脈硬化(プラーク)が形成され、それが破裂したり血管を狭窄させたりすることで生じる脳梗塞です。
高血圧は、この動脈硬化を加速させる重要な因子の一つです。 血管の内皮(血管の内側を覆う薄い膜)に高い圧力がかかり続けると、ずり応力が増大し、内皮細胞が傷つきます。 傷ついた血管壁にコレステロールが沈着し、プラークが形成され、動脈硬化が進行していきます。
もちろん、アテローム血栓性脳梗塞のリスク因子は高血圧だけではありません。 脂質異常症(高コレステロール血症)・糖尿病・喫煙なども重要な因子です。 しかし、高血圧はこれらの因子と相乗的に作用し、動脈硬化の進行を加速させます。
③ 心原性脳塞栓症 ⇨ 心房細動を引き起こす高血圧
心原性脳塞栓症は、心臓の中にできた血栓が脳に飛んで血管を詰まらせる脳梗塞です。 その最大の原因は心房細動(しんぼうさいどう)という不整脈です。
では、心房細動と高血圧はどう関係するのでしょうか?
高血圧が長く続くと、心臓は高い圧力に逆らって血液を送り出し続けなければなりません。 その結果、心臓の壁が厚くなり(心肥大)、やがて左心房が拡大します。 拡大した心房では電気的な信号の伝達が乱れやすくなり、心房細動が発生しやすくなるのです。 高血圧は心臓への負荷を増大させ、冠動脈疾患を促進し、心房拡大を引き起こすことで心房細動の発生に寄与しています。
心房細動が起きると、心房の中で血液がよどみ、血栓ができやすくなります。 この血栓が脳に飛ぶと、突然の脳梗塞=心原性脳塞栓症が発症します。 心原性脳塞栓症は、ラクナ梗塞と比較して梗塞の範囲が大きく、重症化しやすいのが特徴です。
😄ちょこっと解説‼️
心原性脳塞栓症の予防には、心房細動そのものの管理に加えて、抗凝固薬(血液をサラサラにする薬)の内服が非常に重要です。 当院では、脈の不整を感じる方やリスクの高い方に対して、心電図検査や必要に応じたホルター心電図の実施、循環器内科への紹介を行っています。 「脈が飛ぶ」「動悸がする」という方は、一度ご相談ください。
📖 根拠文献: Iadecola C, Yaffe K, Biller J, et al. Impact of Hypertension on Cognitive Function: A Scientific Statement From the American Heart Association. Hypertension. 2016;68(6):e67–e94.
📖 Faraco G, Iadecola C. Hypertension: A Harbinger of Stroke and Dementia. Hypertension. 2013;62(5):810–817.
📖 Cipolla MJ, Liebeskind DS, Chan SL. The importance of comorbidities in ischemic stroke: Impact of hypertension on the cerebral circulation. J Cereb Blood Flow Metab. 2018;38(12):2129–2149.
第2章 くも膜下出血と高血圧(動脈瘤の発生と破裂)
脳の血管は、皆さんが想像しているものとは少し違うかもしれません。 一般的に血管は、太い幹から枝分かれして細くなっていくイメージがありますよね。 そのため、脳でも深部にある太い血管から枝分かれして、表面に向かって血流が流れていると思われがちです。
しかし、実際はその逆です。
脳に血液を届ける太い動脈(脳動脈)は、まず脳の表面を走っていきます。 脳と脳のすき間(脳溝)に沿うように外側をぐるっと広がり、そこから脳の内部に向かって「突き刺す」ように細い血管を送り込んでいるのです。 この細い血管を穿通枝動脈(せんつうしどうみゃく)と呼びます。
ここで大切なポイントがあります。
脳の外側を走る太い動脈は、くも膜という薄い膜に包まれた空間(くも膜下腔)の中にあり、くも膜がこれらの血管を柔らかく支えています。 そのため、この太い血管が破れると、出血はくも膜の下に広がります。 これがくも膜下出血です。
一方、脳の内部に入り込んだ細い穿通枝動脈が破れると、出血は脳の中で起こります。 これが脳内出血(脳出血)です。
つまり、同じ「脳の出血」でも、破れる血管の太さと場所によって、まったく異なる病態になるのです。
さて、くも膜下出血は、発症すると約3分の1が死亡、約3分の1に後遺症が残るという、脳卒中の中でも最も致死率が高い疾患のひとつです。
高血圧は、脳動脈瘤の「発生」「成長」「破裂」のすべての段階に関与しています。
脳動脈瘤はなぜできるのか? 高血圧による血管への力学的ストレス
脳動脈瘤は、脳の動脈の分岐部(枝分かれする部分)にできやすい特徴があります。 分岐部では血流が複雑にぶつかり合い、血管壁に血行力学的ストレスがかかります。
高血圧があると、このストレスがさらに増大します。 血管壁の弾性繊維や中膜の平滑筋が少しずつ破壊され、壁が薄くなり、風船のように膨らんでいく。 これが脳動脈瘤の形成メカニズムです。
未破裂動脈瘤を持つ患者さんのうち、43.2%が高血圧であったのに対し、一般集団では34.4%であったとする大規模研究があり、高血圧と脳動脈瘤形成の関連が示されています。
破裂リスクを高める要因:PHASESスコア
未破裂脳動脈瘤が見つかった場合、「これは破裂するのか?」が最大の関心事になります。 脳動脈瘤の破裂リスクを評価するために広く使用されているのが、PHASESスコアです。
PHASESとは、 Population(人種的背景)、 Hypertension(高血圧)、 Age(年齢)、 Size(動脈瘤のサイズ)、 Earlier SAH(くも膜下出血の既往)、 Site(動脈瘤の部位)の頭文字をとったもので、8,382の動脈瘤データを統合した解析から開発されました。
注目すべきは、高血圧がこのスコアの構成要素のひとつとして明確に組み込まれていることです。 収縮期血圧130mmHg以上の患者さんは、それ未満の方と比較して動脈瘤破裂のハザード比が2.3倍、170mmHg以上では3.3倍に上昇することが報告されています。
また、メンデルランダム化研究(遺伝的素因を用いた因果関係の推定法)でも、遺伝的に血圧が高い傾向にある人は、脳動脈瘤とくも膜下出血のリスクが有意に高いことが確認されています。 喫煙とともに、高血圧は動脈瘤の発生と破裂の両方に関わる重要な修正可能リスク因子です。 さらに近年では、不眠も新たなリスク因子として注目されており、今後のさらなる検証が期待されています。
つまり、高血圧を放置することは、動脈瘤を「育てて」「破裂させる」リスクを高め続けることを意味します。 高血圧患者さんにとって適切な血圧管理は、くも膜下出血の予防においても極めて重要です。
📖 根拠文献: Greving JP, Wermer MJ, Brown RD Jr, et al. Development of the PHASES score for prediction of risk of rupture of intracranial aneurysms: a pooled analysis of six prospective cohort studies. Lancet Neurol. 2014;13(1):59–66.
📖 Can A, Castro VM, Dligach D, et al. Lipid-lowering agents and high HDL (high-density lipoprotein) are inversely associated with intracranial aneurysm rupture. Stroke. 2018;49(5):1148–1154.
📖 Bakker MK, van der Spek RAA, van Rheenen W, et al. Genome-wide association study of intracranial aneurysms identifies 17 risk loci and implicates glutamate signaling in rupture. Nature Genetics. 2020;52:1303–1313.
📖 Aoki T, Nishimura M. The Development and the Use of Experimental Animal Models to Study the Underlying Mechanisms of CA Formation. J Biomed Biotechnol. 2011;2011:535921.
第3章 脳内出血と高血圧(微小動脈瘤の破裂)
第2章で触れましたが、脳内出血は、脳の中の穿通枝血管が破れて脳実質内に出血する病気です。 全脳卒中の10〜20%を占め、脳梗塞に比べて死亡率が高く、発症後1カ月以内の死亡率は約40%に達します。
そして、脳内出血の発症に最も強く関与している因子が、高血圧です。 全出血性脳卒中の約70%に高血圧が関与しているとされています。
なぜ脳の血管は破れるのか? シャルコー・ブシャール微小動脈瘤
高血圧性脳内出血の古典的なメカニズムとして知られているのが、シャルコー・ブシャール微小動脈瘤(Charcot-Bouchard microaneurysm)の破裂です。
これは、脳の深部を走る直径300μm(0.3mm)以下の非常に細い穿通枝動脈にできる微小な動脈瘤です。 慢性的な高血圧によって、これらの細い動脈の壁に硝子様動脈硬化(ヒアリン変性)が生じ、外膜の筋層が萎縮・線維化して、血管壁が脆くなります。 この脆くなった部分が血圧の圧力で膨らみ、微小動脈瘤を形成します。
特に好発する血管は、中大脳動脈の穿通枝であるレンズ核線条体動脈です。 この血管は脳の被殻(ひかく)と呼ばれる部分に血液を供給しており、高血圧性脳内出血が被殻に最も多いのはこのためです。
高血圧性脳内出血の好発部位
| 出血部位 | 頻度 | 責任血管 |
|---|---|---|
| 被殻 | 約35〜50% | レンズ核線条体動脈 |
| 視床 | 約15〜25% | 視床穿通枝動脈 |
| 橋(脳幹) | 約5〜10% | 橋穿通枝動脈 |
| 小脳 | 約5〜10% | 上小脳動脈の穿通枝 |
なお、近年の研究では、微小動脈瘤の破裂だけでなく、高血圧による血管壁の変性そのものが破綻の原因となる可能性も指摘されています。 シャルコー・ブシャール微小動脈瘤は脳内出血の直接的な原因というよりも、高血圧による脳血管障害の重症度のマーカーである可能性があるという議論もありますが、いずれにしても高血圧が脳内出血の最大のリスク因子であることに変わりはありません。
Lancet Neurologyに発表されたINTERACT2試験の解析では、脳内出血急性期の血圧管理において、収縮期血圧を10mmHg低下させるごとに機能予後が有意に改善する(調整オッズ比0.90)ことが示されており、脳内出血の発症予防のみならず、発症後の管理においても血圧コントロールが極めて重要であることが確認されています。
📖 根拠文献: Poon MTC, Fonville AF, Al-Shahi Salman R. Long-term prognosis after intracerebral haemorrhage: systematic review and meta-analysis. J Neurol Neurosurg Psychiatry. 2014;85(6):660–667.
📖 Fisher CM. Pathological observations in hypertensive cerebral hemorrhage. J Neuropathol Exp Neurol. 1971;30(3):536–550.
📖 Moullaali TJ, Wang X, Martin RH, et al. Blood pressure control and clinical outcomes in acute intracerebral haemorrhage: a preplanned pooled analysis of individual participant data. Lancet Neurol. 2019;18(9):857–864.
第4章 認知症と高血圧
「高血圧が脳卒中のリスクになる」ことは多くの方がご存じだと思います。 しかし、高血圧が認知症のリスクにもなることは、意外と知られていません。
2024年 Lancet委員会・・・認知症の45%は予防可能
2024年にThe Lancetに発表された認知症予防に関する委員会報告書(Lancet Commission 2024)は、認知症の予防研究における最も包括的かつ権威あるエビデンスのまとめです。 この報告書については、当院のブログ:認知症の45%は予防可能|脳神経外科専門医が伝える10の提言ですでに説明していますので、興味ある方はこのブログを後で読んでおいてください。
さてこの報告書では、認知症のリスクを高める14の修正可能な因子が特定されました。 これらの因子すべてに適切に対処すれば、世界の認知症の約45%は予防または発症を遅らせることが可能だとされています。 14の因子は人生のステージごとに分類されていますが、高血圧は、中年期(45〜64歳)から、認知症のリスクを高める修正可能な因子として位置づけられています。
| ライフステージ | リスク因子 |
|---|---|
| 若年期〜 | 教育歴の低さ(5%) |
| 中年期〜 | 難聴(7%) 高LDLコレステロール血症(7%) 頭部外傷(3%) うつ病(3%) 高血圧(2%) 運動不足(2%) 糖尿病(2%) 喫煙(2%) 過度の飲酒(1%) 肥満(1%) |
| 高齢期〜 | 社会的孤立(5%) 大気汚染(3%) 視力低下(1%) |
高血圧はなぜ認知症を引き起こすのか?
高血圧が認知症を引き起こすメカニズムには、複数の経路があります。 まず、脳の細い血管の障害です。 高血圧による細動脈硬化は、第1章で述べたラクナ梗塞だけでなく、MRIで検出される白質病変(大脳白質の血流低下による変性)や微小出血を引き起こします。 これらの変化が蓄積すると、脳のネットワークが徐々に分断され、血管性認知症へと進行していきます。
さらに重要なのは、高血圧がアルツハイマー型認知症のリスクも高めるという知見です。 高血圧は、血管壁や血液脳関門(BBB)の障害を通じて、アミロイドβタンパク質(アルツハイマー病の原因物質のひとつ)の脳からの排出機能を低下させ、蓄積を促進する可能性が動物実験を中心に示唆されています。 つまり、高血圧は血管性認知症だけでなく、アルツハイマー型認知症の発症にも関与しうるのです。
血圧を下げれば認知症は予防できるのか?
この問いに対して、近年の研究は明確な答えを示しつつあります。 SPRINT MIND試験(NEJMに発表されたSPRINT試験の認知機能サブ解析)では、収縮期血圧を120mmHg未満に厳格に管理した群は、140mmHg未満の標準群と比較して、軽度認知障害(MCI)の発症が約20%減少しました。 しかも、わずか3年半の厳格な血圧管理の効果が、治療終了後も長期にわたって持続することが追跡調査で確認されています。
さらに、2025年にNature Medicineに発表されたCRHCP-3試験では、33,995人の高血圧患者を対象としたクラスターランダム化試験で、積極的な降圧治療により全認知症のリスクが15%低下、記憶障害のリスクが16%低下することが示されました。 この試験では介入群で収縮期血圧が平均22mmHg低下し、48カ月の追跡が行われています。
これらの結果は、高血圧の治療が認知症の予防につながることを示す強力なエビデンスです。 特に中年期(40〜60代)からの血圧管理が、将来の認知機能を守る上で重要であることを強調しておきたいと思います。
📖 根拠文献: Livingston G, Huntley J, Liu KY, et al. Dementia prevention, intervention, and care: 2024 report of the Lancet standing Commission. The Lancet. 2024;404(10452):572–628.
📖 SPRINT MIND Investigators for the SPRINT Research Group. Effect of Intensive vs Standard Blood Pressure Control on Probable Dementia: A Randomized Clinical Trial. JAMA. 2019;321(6):553–561.
📖 Yan LL, et al. Blood pressure reduction and all-cause dementia in people with uncontrolled hypertension: an open-label, blinded-endpoint, cluster-randomized trial. Nature Medicine. 2025.
第5章 高血圧の予防と治療

ここまで、高血圧が脳梗塞・くも膜下出血・脳内出血・認知症にどれほど深刻な影響を与えるかを見てきました。 では、高血圧を予防し、治療するためには、具体的に何をすればよいのでしょうか? 2024年の欧州心臓病学会(ESC)ガイドラインと、2025年の米国心臓協会/米国心臓病学会(AHA/ACC)ガイドラインは、いずれも生活習慣の改善をClass I(最高レベルの推奨)として位置づけています。
① 塩分制限・・・「減塩」は最もエビデンスのある予防法
日本人の食塩摂取量は、世界的にみても多い傾向にあります。 WHO(世界保健機関)は1日の食塩摂取量を5g未満、日本高血圧学会は6g未満を推奨していますが、日本人の平均摂取量は約10gと、推奨値の約2倍です。
2024年のESCガイドラインでは、ナトリウムの摂取量を1日2g未満(食塩換算で約5g未満)、カリウムの摂取量を1日3.5g以上とすることが、Class I、エビデンスレベルAで推奨されています。
2021年にNEJMに発表されたSSaSS(Salt Substitute and Stroke Study)は、中国の農村部で約21,000人を対象に行われた画期的な大規模ランダム化比較試験です。 通常の食塩(塩化ナトリウム100%)の代わりに、減塩塩(塩化ナトリウム75%+塩化カリウム25%)を使用しただけで、脳卒中などのイベントが抑制されることが判ったのです。
塩を変えるだけで、脳卒中が14%、死亡が12%も減る。 しかも高カリウム血症などの安全上の問題は認められませんでした。 この結果は、日常の食事における減塩がいかに強力な予防手段であるかを示しています。
| アウトカム | リスク低下率 |
|---|---|
| 脳卒中 | 14%低下 |
| 主要心血管イベント | 13%低下 |
| 総死亡 | 12%低下 |
② 減量・・・体重1kg減で血圧約1mmHg低下
2025年のAHA/ACCガイドラインでは、体重を1kg減量するごとに、収縮期血圧が約1mmHg、拡張期血圧が約1mmHg低下することが報告されています。 さらに、DASH食(Dietary Approaches to Stop Hypertension)を遵守した場合、最大で13/10mmHgの血圧低下が期待できるとされています。
DASH食とは、果物・野菜・全粒穀物・低脂肪乳製品を多く摂り、飽和脂肪酸やナトリウムを制限する食事パターンです。 特別な食品を購入する必要はなく、日々の食事のバランスを意識することがポイントです。
当院には管理栄養士が在籍しており、高血圧を含む生活習慣病の栄養指導を行っています。 「減塩」と言われても、具体的に何をどう変えればいいのかわからない・・・そんな方は、ぜひ当院の栄養指導外来:食サポをご利用ください。 一人ひとりの食生活に合わせた、実行可能なアドバイスをお伝えしています。
③ 運動・・・週150分の有酸素運動
国際的なガイドラインでは、週150分以上の中等度の有酸素運動(早歩き・軽いジョギング・水泳・サイクリングなど)が推奨されています。 1日30分のウォーキングを週5回行えば達成できます。 定期的な有酸素運動は、収縮期血圧を5〜8mmHg程度低下させる効果があるとされています。 以前の腰痛ブログでご紹介したWalkBackトライアル(2024年、Lancet)でもウォーキングの効果が実証されましたが、血圧管理においてもウォーキングは極めて有効な「処方箋」です。
④ その他の生活習慣・・・禁煙・節酒
喫煙は直接的に血圧を上昇させるだけでなく、動脈硬化を促進し、高血圧の合併症(脳卒中・心筋梗塞・動脈瘤)のリスクを大幅に高めます。 禁煙は血圧管理と脳卒中予防の両方において不可欠です。
アルコールについても、過度の飲酒は血圧を上昇させます。 ESC 2024ガイドラインでは、アルコール摂取の制限が推奨されています。
⑤ JSH2025ガイドラインに基づく最新の薬物治療
生活習慣の改善は高血圧治療の基本ですが、それだけでは血圧が十分に下がらない場合や、すでに臓器へのダメージが進んでいる場合には、お薬(降圧薬)の力を借りる必要があります。
2025年に6年ぶりに改訂された日本高血圧学会のガイドライン(JSH2025)では、年齢にかかわらず、血圧の目標値を130/80mmHg未満とすることが推奨されました。 これは、大規模な臨床試験(SPRINT試験)で、血圧をより低くコントロールしたグループが脳卒中や心臓病の発症を約25%、死亡リスクを約27%減らせたという結果に基づいています。
お薬の3つのグループ(G1・G2・G3)
JSH2025では、降圧薬が科学的な根拠の強さに応じて3つのグループに整理されました。 これは今回のガイドラインで新たに導入された分類で、主治医が患者さんの状態に合わせてお薬を選びやすくなっています。
G1(治療の中心となるお薬)
まず治療の柱となるのがG1のお薬です。日本でよく使われるのは以下の種類です。
Ca拮抗薬(アムロジピンなど)は血管を広げて血圧を下げるお薬で、日本で最も広く処方されています。 ARB(テルミサルタン、オルメサルタンなど)は血圧を上げるホルモンの働きをブロックするお薬です。 少量の利尿薬(サイアザイド系)は体内の余分な塩分と水分を排出して血圧を下げます。 β遮断薬は心拍数を抑えて心臓の負担を軽くするお薬で、心不全や不整脈がある方に特に有用です。
G2(特定の状態で力を発揮するお薬)
G1だけでは血圧が十分に下がらない場合や、心臓・血管に特別な問題がある場合に用いられるのがG2のお薬です。
今回のガイドラインで注目されたのが、ARNI(エンレスト®)というお薬です。 従来のARBの働きに加えて、血管を広げたり余分な塩分の排出を促したりするホルモン(ナトリウム利尿ペプチド)を体内で長持ちさせる作用があります。 もともと心不全のお薬として開発されましたが、高血圧にも使えるようになりました。
もうひとつのG2のお薬がMRA(スピロノラクトン、エサキセレノンなど)です。 体内の塩分を溜め込むホルモン(アルドステロン)の働きを抑えることで血圧を下げます。 複数のお薬を使っても血圧が下がりにくい「治療抵抗性高血圧」に対して、特に高い効果が示されています(PATHWAY-2試験、Lancet 2015)。
「お薬を飲み始めたら一生やめられない?」
こう心配される方は少なくありません。 確かに、多くの場合は長く飲み続けていただく必要があります。 しかし、生活習慣の改善や減量によって血圧がしっかり下がれば、主治医と相談の上でお薬を減らしたり、やめたりできることもあります。大切なのは、お薬を「やめること」ではなく、脳卒中や心臓病を「防ぐこと」です。
| グループ | 薬剤の種類 | 位置づけ |
|---|---|---|
| G1 (主要) |
Ca拮抗薬 ARB・ACE阻害薬 サイアザイド系利尿薬 β遮断薬 |
第一選択薬 単剤でも脳心血管病の抑制効果が証明されている薬剤 治療の中心を担う |
| G2 (補助) |
ARNI MRA |
G1だけでは効果不十分な場合や、心不全・CKDなど特定の合併症がある場合に追加・併用される |
| G3 (追加) |
α遮断薬 ヒドララジン 中枢性交感神経抑制薬 など |
治療抵抗性高血圧や特殊な病態に応じて選択される薬剤 |
⑥ 新しい治療の選択肢: 腎デナベーション(腎動脈交感神経アブレーション)
2025〜2026年、日本の高血圧治療に新たな選択肢が加わりました。 腎デナベーション(Renal Denervation: RDN): 腎動脈の周囲を走る交感神経を、カテーテルを用いて焼灼する治療法です。
腎デナベーションとは?
高血圧の発症と維持において、交感神経系の過活動が重要な役割を果たしていることが知られています。 特に、腎臓とその周囲の交感神経は、レニンの分泌促進・ナトリウムの再吸収促進・腎血管の収縮を通じて、血圧を上昇させます。
腎デナベーションは、足の付け根(大腿動脈)からカテーテルを挿入し、腎動脈の内側から高周波(ラジオ波)または超音波を照射して、腎動脈壁周囲の交感神経を選択的に焼灼(アブレーション)する手技です。 交感神経の過活動を抑えることで、持続的な血圧低下効果が期待されます。
SPYRAL HTN-ON MED試験では、降圧薬を内服中の患者さんに対して腎デナベーションを追加した群は、24カ月後の外来収縮期血圧が17.4mmHg低下し、有意な降圧効果が確認されました。 また、3年後のフォローアップでも血圧低下効果が維持されることが報告されています。
ただし、腎デナベーションは簡単に行う治療ではまだありません。 治療抵抗性高血圧(利尿薬を含む3種類以上のG1降圧薬を適切な用量で使用しても、血圧が目標値に達しない場合)が主な対象で、二次性高血圧が除外されていること、高度の腎機能障害がないことなどが条件に挙げられています。
つまり、薬物療法に取って代わるものではありません。 あくまで、十分な薬物療法を行っても血圧コントロールが困難な治療抵抗性高血圧に対する補助的な治療選択肢として位置づけられています。 JSH2025でも、腎デナベーションは治療抵抗性高血圧に対する新たな選択肢として記載されています。
当院では、高血圧を含む生活習慣病の外来を行っています。 血圧の管理から、脳のMRI検査による脳卒中リスクの評価、管理栄養士による栄養指導、リハビリテーションスタッフによる運動指導まで、包括的なサポートを提供しています。 薬物療法で血圧コントロールが困難な場合には、腎デナベーションも含めて、適切な専門施設への紹介も行っています。
📖 根拠文献: Neal B, Wu Y, Feng X, et al. Effect of Salt Substitution on Cardiovascular Events and Death. N Engl J Med. 2021;385(12):1067–1077.
📖 SPRINT Research Group. A Randomized Trial of Intensive versus Standard Blood-Pressure Control. N Engl J Med. 2015;373(22):2103–2116.
📖 日本高血圧学会. 高血圧管理・治療ガイドライン2025(JSH2025). ライフサイエンス出版, 2025.
📖 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024.
📖 Williams B, MacDonald TM, Morant S, et al. Spironolactone versus placebo, bisoprolol, and doxazosin to determine the optimal treatment for drug-resistant hypertension (PATHWAY-2). The Lancet. 2015;386(10008):2059–2068.
📖 Böhm M, Kario K, Kandzari DE, et al. Efficacy of catheter-based renal denervation in the absence of antihypertensive medications (SPYRAL HTN-OFF MED Pivotal): a multicentre, randomised, sham-controlled trial. The Lancet. 2020;395(10234):1444–1451.
📖 日本高血圧学会・日本心血管インターベンション治療学会・日本循環器学会. 腎デナベーションシステムの適正使用に向けた3学会合意事項. 2025.
最終章 高血圧を放置しない!
ここまでお読みいただき、ありがとうございます。
このブログを通じてお伝えしたかったことは、たった一つです。
高血圧を、放置しないでください。
高血圧は「サイレントキラー」と呼ばれるように、自覚症状がほとんどありません。 だからこそ、「まあいいか」と放置してしまいがちです。 しかし、ここまで見てきたように、高血圧は・・・
- 脳梗塞の最大のリスク因子です。 ラクナ梗塞・アテローム血栓性脳梗塞・心原性脳塞栓症、すべての脳梗塞のタイプに深く関与しています。
- くも膜下出血を引き起こす脳動脈瘤の発生と破裂の両方にかかわっています。 収縮期血圧130mmHg以上で破裂リスクは2.3倍に上昇します。
- 脳内出血の最大の原因です。 全出血性脳卒中の約70%に高血圧が関与しています。
- 認知症の修正可能なリスク因子です。 中年期の高血圧管理は、将来の認知機能を守る上で極めて重要です。 降圧治療により認知症リスクが15%低下することが大規模試験で示されています。
- さらに、心不全・冠動脈疾患・慢性腎臓病など、体のあらゆる臓器を静かにむしばんでいく病気です。
しかし、高血圧には「修正可能」という希望があります。
収縮期血圧をたった10mmHg下げるだけで、脳卒中のリスクは27%、心不全のリスクは28%、総死亡のリスクは13%も低下します。 減塩・減量・運動・禁煙・節酒・・・これらの生活習慣の改善は、エビデンスに裏付けられた強力な予防策です。
そして、それだけでは不十分な場合には、JSH2025が示すG1→G2→G3の段階的薬物療法があり、さらにARNやMRAなどの新しい薬も加わりました。 薬物療法でもなお困難な場合には、2026年から日本でも腎デナベーション(腎動脈交感神経アブレーション)という新たな選択肢も生まれています。
高血圧を放置することは、脳卒中や認知症への「無言の招待状」を受け取り続けることに等しいのです。 逆に、今日から血圧を意識し、管理を始めることは、将来の自分の脳と体を守る、最も確実な投資です。
当院では、脳神経外科専門医として、高血圧と脳卒中・認知症の関連を熟知した上で、血圧の管理からMRIによる脳の評価、栄養指導、リハビリテーションまで、包括的な診療を行っています。 「血圧が高いかもしれない」 「脳卒中が心配」 「認知症を予防したい」・・・そんな方は、ぜひ一度ご相談ください。 あなたの脳の健康の生涯パートナーとして、私たちはお手伝いいたします。
あづま脳神経外科リハビリクリニック 大阪市天王寺区生玉前町2-6
生活習慣病外来のご案内
栄養指導のご案内
よくある質問(FAQ)
Q. 高血圧は自覚症状がないと聞きましたが、頭痛は高血圧のサインですか?
A. 軽度〜中等度の高血圧では、ほとんどの場合自覚症状はありません。 頭痛は高血圧と関連する場合もありますが、多くの頭痛は高血圧が直接の原因ではありません。 ただし、収縮期血圧が180mmHg以上の「高血圧緊急症」では、激しい頭痛・吐き気・視力障害などが出現することがあり、直ちに医療機関の受診が必要です。 定期的な血圧測定が最も確実な発見方法です。
Q. 血圧の薬は一度飲み始めたら一生やめられないのですか?
A. 多くの場合、長期間の内服が必要ですが、「一生やめられない」とは限りません。 減塩・減量・運動などの生活習慣改善によって血圧が十分に下がれば、医師と相談の上で薬の減量や中止が可能なこともあります。 大切なのは、自己判断で薬をやめないこと。 急な中断はリバウンドで血圧が急上昇し、脳卒中のリスクを高めることがあります。
Q. 高血圧が認知症のリスクになると聞きました。何歳から気をつければいいですか?
A. 2024年のLancet委員会報告書では、特に中年期(45〜64歳)の高血圧が認知症のリスク因子として強調されています。 40代から血圧を意識し、必要であれば治療を開始することが、将来の認知機能を守る上で重要です。 SPRINT MIND試験では、厳格な血圧管理が軽度認知障害の発症を約20%減少させることが示されています。
Q. 減塩は具体的にどうすればいいですか?
A. まずは「今の食事にどれくらい塩分が含まれているか」を知ることから始めましょう。 具体的には、汁物を1日1杯にする、漬物・梅干しを控える、加工食品の栄養成分表示を確認する、減塩調味料を活用する、出汁をしっかりとって薄味でも美味しく食べる工夫などがあります。 当院の管理栄養士による栄養指導では、お一人おひとりの食生活に合わせた具体的なアドバイスを行っています。
Q. あづま脳神経外科リハビリクリニックでは高血圧の治療をしてもらえますか?
A. はい。 当院では、脳神経外科専門医の立場から、高血圧と脳卒中・認知症の関連を踏まえた総合的な血圧管理を行っています。 脳のMRI検査による脳血管の評価、管理栄養士による栄養指導、降圧薬の処方と調整、リハビリテーションスタッフによる運動指導まで、包括的なサポートを提供しています。
参考文献
- NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in hypertension prevalence and progress in treatment and control from 1990 to 2019: a pooled analysis of 1201 population-representative studies with 104 million participants. The Lancet. 2021;398(10304):957–980.
- Ettehad D, Emdin CA, Kiran A, et al. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. The Lancet. 2016;387(10022):957–967.
- Neal B, Wu Y, Feng X, et al. Effect of Salt Substitution on Cardiovascular Events and Death (SSaSS). N Engl J Med. 2021;385(12):1067–1077.
- SPRINT Research Group. A Randomized Trial of Intensive versus Standard Blood-Pressure Control. N Engl J Med. 2015;373(22):2103–2116.
- Livingston G, Huntley J, Liu KY, et al. Dementia prevention, intervention, and care: 2024 report of the Lancet standing Commission. The Lancet. 2024;404(10452):572–628.
- Yan LL, et al. Blood pressure reduction and all-cause dementia in people with uncontrolled hypertension: an open-label, blinded-endpoint, cluster-randomized trial. Nature Medicine. 2025.
- Moullaali TJ, Wang X, Martin RH, et al. Blood pressure control and clinical outcomes in acute intracerebral haemorrhage: a preplanned pooled analysis of individual participant data. Lancet Neurol. 2019;18(9):857–864.
- Iadecola C, et al. New Insights Into Cerebrovascular Pathophysiology and Hypertension. Stroke. 2022;53(5):e111–e127.
- Modifiable Risk Factors for Intracranial Aneurysm and Aneurysmal Subarachnoid Hemorrhage: A Mendelian Randomization Study. J Am Heart Assoc. 2022;11(5):e022277.
- The WHO Global report 2023 on hypertension warning the emerging hypertension burden in globe and its treatment strategy. Hypertension Research. 2024.
- 2025 AHA/ACC Guideline for the Prevention, Detection, Evaluation and Management of High Blood Pressure in Adults. Circulation. 2025.
- 日本高血圧学会. 高血圧管理・治療ガイドライン2025(JSH2025). ライフサイエンス出版, 2025.
- Williams B, MacDonald TM, Morant S, et al. Spironolactone versus placebo, bisoprolol, and doxazosin to determine the optimal treatment for drug-resistant hypertension (PATHWAY-2). The Lancet. 2015;386(10008):2059–2068.
- Böhm M, Kario K, Kandzari DE, et al. Efficacy of catheter-based renal denervation in the absence of antihypertensive medications (SPYRAL HTN-OFF MED Pivotal). The Lancet. 2020;395(10234):1444–1451.
- 日本高血圧学会・日本心血管インターベンション治療学会・日本循環器学会. 腎デナベーションシステムの適正使用に向けた3学会合意事項. 2025.
免責
本記事は一般的な医学情報の提供を目的としています。 症状や治療は個人差があるため、心配な方は医療機関へご相談ください。
急に手足が動かなくなった、ろれつが回らない、激しい頭痛がある、意識がもうろうとするなどの症状があれば、すぐに救急車を呼んでください。
この記事の監修医師 当院院長 我妻 敬一(あづま けいいち)
医療法人 華拓昇会 あづま脳神経外科リハビリクリニック
〒543-0072 大阪市天王寺区生玉前町2-6
専門医資格: 脳神経外科専門医/脳卒中専門医
所属学会: 日本脳神経外科学会、日本頭痛学会、日本脳卒中学会、日本認知症学会など
我妻院長の専門領域: 脳卒中、片頭痛、認知症、しびれ、ふらつき、坐骨神経痛
当院の特徴: 当日MRI検査、専門医診療、神経難病外来、脊椎外来、脳卒中・神経難病リハビリ、栄養指導







